შინაარსი
Candida albicans: ყოფნა, ფუნქცია და მკურნალობა
Candida albicans არის სოკო, რომელიც ჩვეულებრივ გვხვდება ლორწოვანი გარსების ფლორაში. ის არ არის პათოგენური და ხელს უწყობს ჩვენი მიკრობიოტის ბალანსს. თუმცა, ამ საფუარის ანარქიული გამრავლება პათოლოგიურია: მას კანდიდოზი ეწოდება.
Candida albicans, რა არის ეს?
Candida albicans არის საფუარის მსგავსი სოკო Candida გვარისა და saccharomycetaceae ოჯახისა. Candida albicans კლასიფიცირებულია ასექსუალურ სოკოებს შორის, რომელთა რეპროდუქცია ძირითადად კლონურია. Candida albicans არის დიპლოიდური ორგანიზმი, რომელსაც აქვს 8 წყვილი ქრომოსომა. მისი ჰეტეროზიგოტურობა აძლევს მას სხვადასხვა გარემოსთან ადაპტაციის დიდ უნარს.
Candida albicans ბუნებრივად წარმოადგენს ადამიანის ლორწოვანი გარსის ფლორას. მისი არსებობა არ არის პათოლოგიური. ამ სოკოს ვხვდებით ჯანმრთელ მოზრდილთა 70%-ის საჭმლის მომნელებელ ტრაქტში. თუმცა, ჰორმონალური ან იმუნური დისბალანსი შეიძლება იყოს პასუხისმგებელი ამ სოკოს ანარქიულ გამრავლებაზე, რაც შემდეგ იწვევს გარკვეულ სიმპტომებს. საუბარია კანდიდოზის ან თუნდაც მიკოზის შესახებ.
C. albicans ვირულენტობის ფაქტორები საშუალებას აძლევს მას გამრავლდეს:
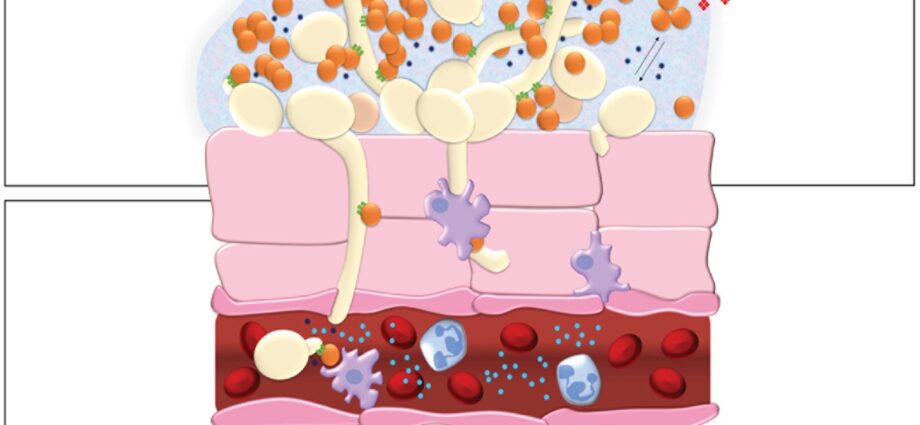
- დიმორფიზმი (საფუარის გარდაქმნა სოკოდ გარემოს მიხედვით);
- ადჰეზინები (ზედაპირის რეცეპტორების დიდი რაოდენობა, რომელიც საშუალებას აძლევს C. albicans-ს ადვილად მიეწებოს მისი მასპინძლის უჯრედებს);
- ფერმენტული სეკრეცია;
- ა.შ.
C. albicans ინფექციები შეიძლება ლოკალიზდეს გენიტალური, პირის ღრუს ან საჭმლის მომნელებელი ლორწოვან გარსზე. გარდა ამისა, Candida albicans-ის ჭარბი ზრდა კანზე არანორმალურია და იწვევს კანის ნიშნებს. უფრო იშვიათად, იმუნოდეფიციტის მქონე პაციენტებში C. albicans-ს შეუძლია ერთი ან მეტი ორგანოს ან თუნდაც მთელი სხეულის კოლონიზაცია: ჩვენ ვსაუბრობთ სისტემურ კანდიდოზის შესახებ. ამ შემთხვევაში სიკვდილის რისკი დაახლოებით 40%-ია.
Candida albicans: როლი და ადგილმდებარეობა
Candida albicans არის მიკროორგანიზმი, რომელიც შეესაბამება მიკრობული ფლორის ადამიანებსა და თბილსისხლიან ცხოველებს. ის იმყოფება პირის ღრუს, საჭმლის მომნელებელ და სასქესო ორგანოების ლორწოვან გარსებში, ბლასტოსპორების სახით, ითვლება საპროფიტულ ფორმად, რომელიც ცხოვრობს მასპინძელ ორგანიზმთან სიმბიოზში. ჯანმრთელ სუბიექტებში, საფუარი განსხვავებულად ნაწილდება სინჯის აღების ადგილებიდან გამომდინარე, მთავარი რეზერვუარი რჩება საჭმლის მომნელებელ ტრაქტში:
- კანი (3%);
- საშო (13%);
- ტრაქტის ანო-რექტალური (15%);
- პირის ღრუ (18%);
- კუჭი და თორმეტგოჯა ნაწლავი (36%);
- ჯეჯუნუმი და ილეუმი (41%).
თუმცა, ეს მაჩვენებლები სიფრთხილით უნდა იქნას დაცული, რამდენადაც სინჯის აღების ტექნიკა ყოველთვის არ არის იდენტური და სინჯის აღების ადგილები ყოველთვის არ წარმოადგენს ერთგვაროვან გარემოს.
ამიტომ C.albicans აუცილებელია მიკრობიოტის ბალანსისთვის. თუმცა, როდესაც ეს ბალანსი თავის კომენსალურ ფორმაში და იმუნური დაცვა ირღვევა, ეს სიმბიოზი ხდება პარაზიტული. ეს იწვევს ინფექციურ დაავადებას, რომელსაც კანდიდოზი ეწოდება.
რა ანომალიები და პათოლოგიებია გამოწვეული Candida albicans-ით?
კანდიდოზი არის დაავადება, რომელსაც იწვევს სოკო Candida albicans. ეს არ არის გადამდები დაავადება: საფუარი უკვე არის ორგანიზმში, ლორწოვან გარსებში, პირში, საჭმლის მომნელებელ სისტემაში და სასქესო ორგანოებში. კანდიდოზი დაკავშირებულია Candida albicans-ის ანარქიულ პროლიფერაციასთან, რომელიც გამოწვეულია იმუნური ან ჰორმონალური დისბალანსით ან მიკრობული ფლორის შესუსტებით. გარდა ამისა, გენიტალური საფუარის ინფექციები არ განიხილება, როგორც სქესობრივი გზით გადამდები ინფექციები (სგგი), თუმცა სქესობრივი კავშირი არის საფუარის ინფექციების რისკის ფაქტორი (ეს უკანასკნელი იწვევს გენიტალური ფლორის შესუსტებას).
თუმცა, C. albicans-ის ადამიანიდან ადამიანზე გადაცემა შესაძლებელია განავალთან, სანერწყვე სეკრეტთან ან ხელებით კონტაქტით. საავადმყოფოებში C. albicans წარმოადგენს მთავარ მიზეზს ნოზოკომიური ინფექციები ოპორტუნისტული.
რისკის ფაქტორები
გარკვეული რისკ-ფაქტორები ავლენს კანდიდოზის განვითარებას:
- ანტიბიოტიკების განმეორებითი კურსები;
- იმუნიტეტის დამაქვეითებელი სამკურნალო საშუალებების მიღება (კორტიკოსტეროიდები, იმუნოსუპრესანტები, ქიმიოთერაპია და ა.შ.);
- a იმუნოდეპრესია (თანდაყოლილი წარმოშობის, დაკავშირებული აივ-თან ან ტრანსპლანტაციასთან).
ვაგინალური საფუარის ინფექციები ყველაზე ხშირი კანდიდოზია, რომელიც გავლენას ახდენს ქალების 10-დან 20%-მდე სექსუალური აქტივობის დროს. მათ უპირატესობას ანიჭებენ:
- ჰორმონალური ცვლილებები;
- ესტროგენ-პროგესტოგენური კონტრაცეპტივების მიღება;
- ოფლიანობა ;
- ძალიან ვიწრო შარვალი;
- საცვლები, რომელიც არ არის ბამბისგან (და განსაკუთრებით თანგები);
- ტრუსის ლაინერების ტარება;
- ცუდი ჰიგიენა;
- გახანგრძლივებული სქესობრივი კავშირი.
კანდიდოზი და მათი მკურნალობა
კანდიდოზი | სიმპტომები და დიაგნოზი | მკურნალობა |
კანის კანდიდოზი |
|
|
ფრჩხილების კანდიდოზი |
|
|
ვაგინალური საფუარის ინფექცია |
|
|
ორალური შაშვი |
|
|
საჭმლის მომნელებელი კანდიდოზი |
|
|
სისტემური კანდიდოზი |
|